Nie tylko odra, czyli dlaczego warto się zaszczepić
W ostatnich dniach docierają do nas wszystkich informacje o kolejnych zarażeniach wirusem odry. To jedna z wielu chorób zakaźnych, którym można skutecznie przeciwdziałać poprzez szczepienia.
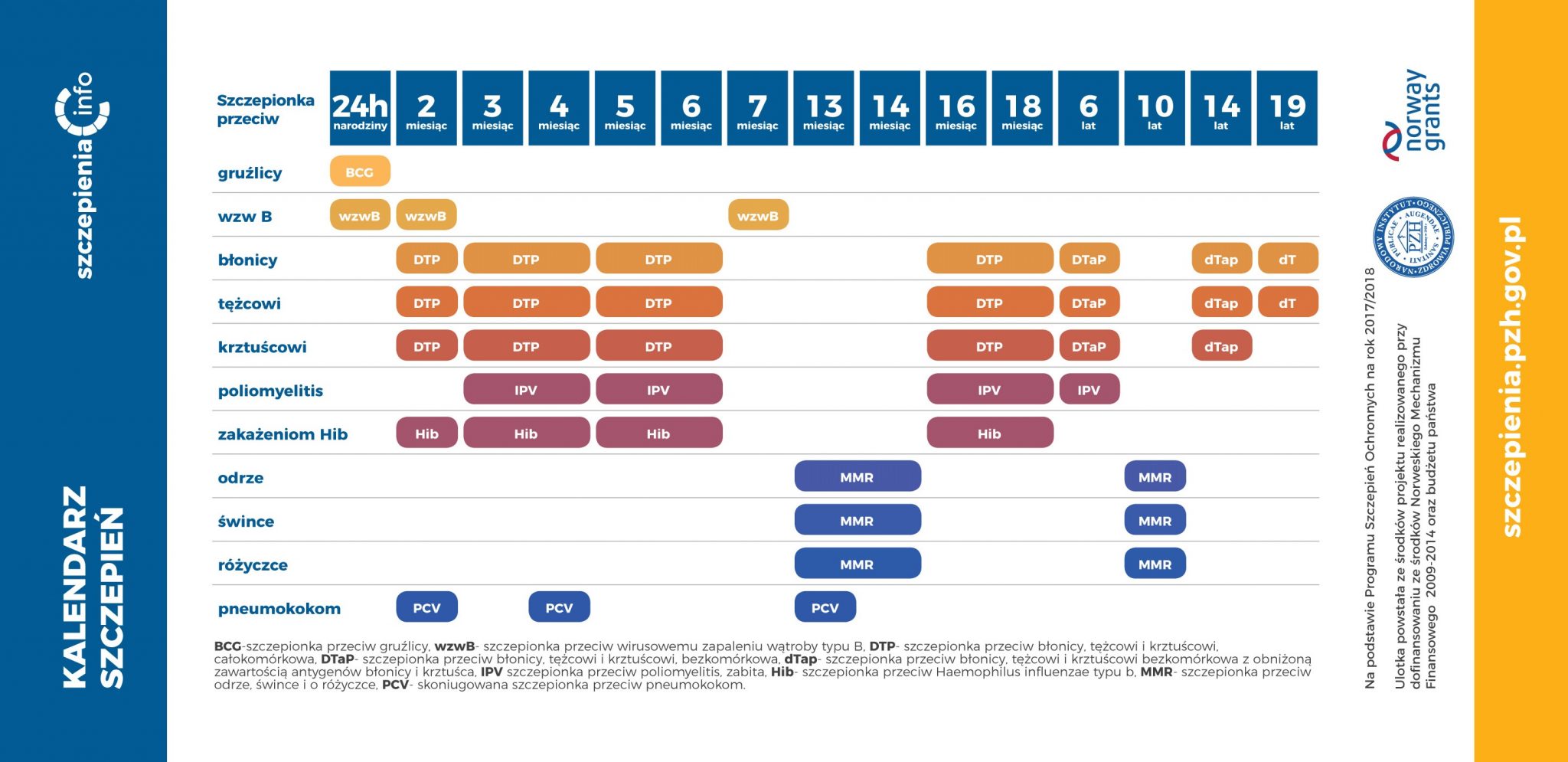
W Polsce szczepienia przeciw odrze pojawiły się w latach 70. Dziś znajdują się w kalendarzu szczepień obowiązkowych i szczepi się dzieci pomiędzy 13 a 15 miesiącem życia (szczepionką skojarzoną przeciw odrze, śwince i różyczce, tzw. MMR), następnie w 10. roku życia (a od 2019 roku – zgodnie z nowym kalendarzem szczepień – również w 6. roku życia).
Odra to ostra, wirusowa choroba zakaźna wieku dziecięcego, przebiegająca z gorączką i wysypką grudkowo-plamistą, która bardzo łatwo się rozprzestrzenia wśród nieuodpornionych osób w każdym wieku i może powodować epidemie. Szerzy się drogą powietrzno – pyłową, co oznacza, że przebywanie w otoczeniu pacjenta nawet w odległości powyżej dwóch metrów może spowodować zakażenie. Kolejnym zagrożeniem jest bezpośredni kontakt z wydzielinami z jamy nosowo-gardłowej chorego. – Chorzy są zakaźni od początku okresu prodromalnego tj. dwa-trzy dni przed wystąpieniem wysypki, wtedy gdy jedynymi objawami jest gorączka i kaszel chory zakaża do czterech dni po pojawieniu się wysypki. Oprócz wysypki typowym, zawsze występującym objawem jest kaszel wynikający z towarzyszącego odrze zapaleniu tchawicy i oskrzeli; u pacjentów z zaburzeniami odporności może rozwinąć się zapalenie płuc – mówi Grażyna Koszowska, specjalista ds. epidemiologii ZLO.
Objawy pojawiają się ok 10 dni po zarażeniu. W jamie ustnej pojawiają się białe wykwity otoczone czerwoną linią (plamki Koplika), a następnie czerwona wysypka stopniowo zlewa się w plamy i obejmuje całą głowę i ciało. Wysypkę poprzedza gorączka, zapalenie spojówek, katar i kaszel.
Jak zapobiegać rozprzestrzenianiu się wirusa w trakcie choroby?
- Jeżeli zauważyłeś u siebie lub swoich bliskich niepokojące objawy gorączki, bólu gardła, kaszlu czy wysypki lub masz tylko objawy przeziębienia a w ostatnich dniach miałeś kontakt z osobą chorą lub podejrzaną o zachorowanie na odrę – natychmiast zgłoś się do lekarza.
- Jeżeli rejestrujesz się telefonicznie podczas rozmowy uprzedź pracownika przychodni o swoich podejrzeniach zachorowania na odrę.
- Podczas rejestracji osobistej poinformuj pracownika medycznego o swoim podejrzeniu zachorowania na odrę.
- W przypadku potwierdzenia diagnozy wróć bez zbędnej zwłoki do domu – jeżeli lekarz nie zdecyduje o hospitalizacji.
- Ogranicz do minimum kontakty ze znajomymi i członkami rodziny.
- Wietrz pomieszczenie, w którym przebywasz kilka razy dziennie.
- Ogranicz kontakty z współmieszkańcami do minimum.
- Dbaj o higienę rąk – myj ręce po każdym kontakcie z wydzieliną z nosa czy gardła podczas osłaniania ust przy kichaniu lub czyszczeniu nosa chusteczką.
- Użytą chusteczkę traktuj jako jednorazową i po użyciu wyrzucaj do kosza.
- W nagłych przypadkach przy baku chusteczek higienicznych podczas kaszlu i kichania osłaniaj usta i nos zewnętrzną powierzchnią dłoni lub przedramienia.
- Opróżniaj kosz w pomieszczeniu przynajmniej 1 x dziennie.
Najczęstsze powikłania to zapalenie ucha środkowego, podostre stwardniające zapalenie mózgu, zapalenie płuc spowodowane nadkażeniem bakteryjnym, zapalenie mięśnia sercowego i zapalenie mózgu (około 1 na 1000 zachorowań). Powikłania po odrze mogą doprowadzić nawet do śmierci, co ma niestety swoje poparcie w statystykach. W 2017 roku liczba osób chorych na odrę w Europie wzrosła czterokrotnie w stosunku do 2016 roku i odnotowano z jej powodów 39 zgonów. Specjaliści alarmują, że wzrost zachorowań na choroby zakaźne to głównie wynik rosnącej liczby rodziców, którzy nie zgadzają się na szczepienia dzieci. Nasuwa się pytanie, czy można eksperymentować na swoich dzieciach narażając je na zakażenia powodujące choroby zakaźne, których można uniknąć?
Jeśli nie wiesz lub nie pamiętasz, czy chorowałeś lub byłeś szczepiony, to powinieneś:
- zgłosić się do swojego lekarza,
- zapytać lekarza o zasadność badania poziomu przeciwciał przeciwko odrze,
- ewentualnie poddać się szczepieniu ochronnemu, po konsultacji z lekarzem.
Osoby dorosłe zaszczepione jedną dawką szczepionki, w celu pełnego uodpornienia powinny przyjąć drugą, przypominającą dawkę szczepionki.
Koszt zarówno badania, jak i szczepienia osoby powyżej 19 roku życia leży po stronie tej osoby.
SZCZEPIENIA PRZECIW ODRZE, ŚWINCE I RÓŻYCZCE
- Szczepienie podstawowe skojarzoną szczepionką przeciw ODRZE, ŚWINCE i RÓŻYCZCE należy podać w 13 miesiącu życia.
- Dawkę przypominającą szczepionki skojarzonej przeciw ODRZE, ŚWINCE i RÓŻYCZCE należy podać w 10 roku życia (a od 2019 roku również w 6. roku życia). Szczepieniem tym są objęte dziewczęta i chłopcy.
- W stosunku do dzieci powyżej 10. roku życia, które nie otrzymały dwóch dawek szczepionki skojarzonej przeciw ODRZE, ŚWINCE i RÓŻYCZCE, należy systematycznie uzupełnić brakującą dawkę szczepienia przypominającego, nie później niż do ukończenia 19. roku życia. Wcześniejsze szczepienie szczepionką przeciw ODRZE nie jest przeciwwskazaniem do zaszczepienia trójwalentną skojarzoną szczepionką przeciw ODRZE, ŚWINCE i RÓŻYCZCE w 10 roku życia.
- Dzieci, które otrzymały dwie dawki skojarzonej szczepionki przeciw ODRZE, ŚWINCE i RÓŻYCZCE w poprzednich latach życia, nie wymagają podawania trzeciej dawki tej szczepionki.
- Podawane w wywiadzie przebycie zachorowania na ODRĘ, ŚWINKĘ i RÓŻYCZKĘ nie stanowi przeciwwskazania do szczepienia. Szczepienie przeciw ODRZE, ŚWINCE i RÓŻYCZCE można przeprowadzić po upływie co najmniej 4 tygodni od wyzdrowienia.
- Nie należy szczepić szczepionką skojarzoną przeciw ODRZE, ŚWINCE i RÓŻYCZCE 4 tygodnie przed planowaną ciążą, ze względu na teoretyczną możliwość wystąpienia zespołu wad wrodzonych płodu wywołanych szczepionkowym atenuowanym żywym szczepem wirusa różyczki.
Sprawdź kalendarz szczepień ochronnych na 2019 rok
Szczepienne mity i uodpornione na nie fakty
Odrze, jak wielu innym chorobom zakaźnym, można skutecznie zapobiegać poprzez szczepienia. Dlaczego jednak budzą one w ostatnich latach tyle kontrowersji?
Przypominamy (w formie skrótu) materiał Magdaleny Krupy, lek med., specjalisty chorób dzieci pracującej w ZLO, która przeanalizowała mity dotyczące szczepienia i przedstawiła „uodpornione” na nie fakty.
Po co szczepić?
Szczepimy, aby uniknąć chorób zakaźnych, ich ciężkiego przebiegu i groźnych powikłań, a nawet zgonu. Szczepienia dają dziecku możliwość wytworzenia odporności na choroby bez przechorowania ich. Dzięki szczepieniom nie umieramy dziś masowo na choroby zakaźne, które jeszcze na początku XX wieku były śmiertelnym zagrożeniem. Poddając się szczepieniom i szczepiąc swoje dzieci chronimy zdrowie swoje, najbliższych i dajemy szansę przeżycia ludziom, którzy z powodu ciężkich chorób współistniejących nie mogą się zaszczepić – gwarantujemy całemu społeczeństwu odporność zbiorową.
Jak działają szczepienia?
Po podaniu szczepionek organizm reaguje tak, jak zakażony drobnoustrojem chorobotwórczym, ale nie dochodzi do wystąpienia objawów choroby. Szczepienie imituje chorobę, system odpornościowy rozpoznaje składniki szczepionki jako podtekst do wytwarzania przeciwciał i komórek odpornościowych. Tę „wiedzę” zapisuje w pamięci immunologicznej. Wkrótce potem jest w stanie rozpoznać rzeczywiste drobnoustroje atakujące szybko i podstępnie organizm i walczyć z nimi.
Z czego robi się szczepionki?
Szczepionki są produkowane na bazie żywych drobnoustrojów, które są jednak osłabione i odpowiednio zmodyfikowane, jak również na bazie nieżywych bakterii.
Dlaczego szczepi się niemowlęta?
Wstępne zapotrzebowanie dzieci na pewien poziom odporności przed chorobami zapewniają przeciwciała przekazane przez matkę. Jednak zanikają one dość szybko, często już po kilku tygodniach. Karmienie naturalne nie stanowi wystarczającego zabezpieczenia przed chorobami zakaźnymi. Program Szczepień Ochronnych został tak zaprojektowany, aby chronić dzieci jak najwcześniej i by minimalizować ryzyko zachorowania i groźnych powikłań. Nie warto zwlekać ze szczepieniami, zwłaszcza że organizm dziecka dobrze na nie reaguje i radzi sobie z tworzeniem odporności. Na podstawie analiz epidemiologicznych co roku Główny Inspektor Sanitarny ogłasza kalendarz szczepień ochronnych na następny rok, według którego szczepi się dzieci i dorosłych w ramach szczepień obowiązkowych zalecanych i tych ze wskazań w związku z kontaktem z osobami chorymi.
Czy szczepionki są bezpieczne?
Nad bezpieczeństwem szczepień czuwają specjalne instytucje, zarówno krajowe, jak i międzynarodowe. Zanim szczepionki zostaną zarejestrowane, przechodzą przez bardzo dokładne i wiarygodne badania bezpieczeństwa. Jak każdy produkt leczniczy, również szczepionki mogą powodować działania niepożądane. Najczęstszym spodziewanym objawem jest odczyn w miejscu wkłucia – ból, zaczerwienienie, obrzęk oraz gorączka. Zwykle trwają krótko i mają łagodny przebieg. Poważne działania niepożądane występujące po szczepieniach mają miejsce bardzo rzadko – raz na kilka do kilkunastu tysięcy podanych dawek. Mogą to być: natychmiastowa reakcja uczuleniowa, wysoka gorączka powyżej 40 stopni C, trudny do ukojenia płacz dziecka czy drgawki. W przypadku ich wystąpienia należy natychmiast skontaktować się z lekarzem. Odczyny bardzo ciężkie występują bardzo rzadko. Ryzyko wystąpienia poważnych działań niepożądanych po szczepieniu jest wielokrotnie mniejsze niż ryzyko związane z zachorowaniem na chorobę zakaźną i jej powikłania. Każdy niepożądany odczyn poszczepienny czyli NOP jest zgłaszany przez lekarza do Państwowego Powiatowego Inspektora Sanitarnego. Rodzice, którzy podejrzewają NOP u swojego dziecka, powinni zgłosić się do lekarza. W prowadzonych na szeroką skalę badaniach nie wykazano, aby szczepienia były przyczyną częstszych zachorowań na autyzm, choroby alergiczne, autoimmunologiczne czy neurologiczne.
Czy dzieci nie dostają zbyt wielu szczepień w ciągu pierwszych miesięcy?
Układ immunologiczny nawet u małych niemowląt, ma zdolność reagowania na olbrzymią liczbę antygenów jednocześnie. Wiele badań klinicznych potwierdziło skuteczność i bezpieczeństwo podawania dzieciom wielu szczepionek jednocześnie. Chociaż obecnie dzieci otrzymują więcej szczepień niż kilkadziesiąt lat temu, to rozwój biotechnologii i medycyny pozwolił zredukować liczbę składników (antygenów) w nowoczesnych szczepionkach.
Dlaczego należy szczepić również przeciw chorobom, które nie występują już w Polsce?
Eksperci stale analizują, czy w środowisku obecne są drobnoustroje wywołujące choroby, przeciw którym jesteśmy szczepieni. Dopóki stwierdza się ich obecność, obowiązkowe szczepienia nie są odwoływane, nawet jeśli nie obserwuje się zachorowań, co jest efektem zaszczepienia bardzo dużego odsetka ludzi. Nieprzestrzeganie obowiązku szczepień prowadzi do nawrotu zachorowań, gdy choroby te występują w innych krajach. W niektórych krajach, np. w Anglii i Francji, pod wpływem ruchów antyszczepionkowych wielu rodziców odmawiało szczepienia dzieci przeciw odrze, śwince i różyczce z powodu nieprawdziwej informacji o wywoływaniu autyzmu przez szczepionkę MMR. Doprowadziło to do szybkiego nawrotu odry, wielu ciężkich powikłań i zgonów dzieci. Również w Polsce zaobserwowano podobny problem. W 2010 r. zanotowano 13 przypadków zachorowań na odrę, a w 2014 r. potwierdzono 110 przypadków.
Czy obowiązkowe powszechne szczepienia chronią również niezaszczepionych?
Tak. Dzieci niezaszczepione korzystają z ochrony, jaką dają im osoby zaszczepione – jest to tzw. odporność zbiorowiskowa. Chroni ona również te dzieci, które nie mogą być szczepione, np. z chorobami nowotworowymi. Jednak im więcej osób zrezygnuje ze szczepienia, tym mniej bezpieczne będą dzieci niezaszczepione, ponieważ nie zostanie wytworzona odporność zbiorowiskowa, którą zapewnia odpowiedni odsetek osób zaszczepionych ( >90-95%).
Zobacz też Poradnik ABC Szczepienia ochronne GIS : https://gis.gov.pl/wp-content/
oraz zapoznaj się z akcją GIS Zaszczep w sobie chęć szczepienia: https://gis.gov.pl/wp-content/